Cobertura Universal en el Ecuador: ¿Hay salud igual para todos?
- 2 ene 2020
- 5 Min. de lectura
José Ruales
Médico salubrista. Sociedad Ecuatoriana de Salud Pública.
El pasado 12 de diciembre se conmemoró por primera vez el día de la salud universal, con motivo del compromiso de los países del mundo reunidos en la Asamblea de las Naciones Unidas, de lograr la salud universal como parte de los Objetivos de Desarrollo Sostenible.
Los países de las Américas, a su vez, firmaron con la OPS el pacto 30-30-30, en el que se comprometen para el año 2030 a reducir al menos 30% las barreras que dificultan el acceso a la salud y destinar 30% al menos de todo el presupuesto público en salud al primer nivel de atención para el año 2030.
La Salud Universal nace de la estrategia de Atención Primaria de Salud de 1978, cuya meta para el año 2000 fue “Salud para todos”, implica condiciones de vida, acceso a información y conocimiento para mantener su salud, acceso equitativo a cuidados de salud esenciales y a servicios de salud integrales, que permitan a todos los ciudadanos, sin importar su nivel de ingreso, educación, edad, sexo, etnia o lugar de residencia, mantenerse sanos o recuperar su salud si se enferman, sin que represente un alto impacto en la economía familiar.
El éxito de la cobertura universal será mantener a la población sana y evitar las diferencias evitables e injustas dentro de la sociedad, en el momento de la enfermedad y de la muerte, en el acceso y oportunidad a servicios de atención o en la calidad de los mismos.
La Cobertura Universal debe entenderse en sus tres ejes: 1) Cobertura Poblacional, 2) Cobertura de Servicios, y 3) Cobertura de Costos.
Cobertura poblacional que no deje a ningún individuo o grupo poblacional por fuera, especialmente a grupos prioritarios como niños, embarazadas, personas con discapacidad, adultos mayores, personas con enfermedades crónicas o catastróficas;
Cobertura de servicios que comprenda la atención integral con enfoque de APS, capaz de mantener la salud interviniendo sobre los determinantes sociales como la pobreza, primera causa de enfermedad y muerte en el mundo, con promoción de la salud que permita el empoderamiento de las personas sobre su propia salud y fomente estilos de vida saludables, la prevención de riesgos y de enfermedades, con vacunas en el caso de enfermedades inmunoprevenibles o políticas públicas, como el impuesto al tabaco y a las bebidas azucaradas, y por supuesto con acceso equitativo a los servicios de recuperación de la salud con base poblacional y familiar y una red de servicios interconectada que incluya la rehabilitación, la atención a enfermos crónicos y los cuidados paliativos;
Cobertura de costos, que significa que toda la población debe contar son sistemas de protección social o seguridad social pública o seguros de medicina prepagada, que eviten los gastos catastróficos en caso de enfermedad o muerte de un miembro de la familia, el no pago en los puntos de atención, especialmente en casos de emergencias, además de los subsidios monetarios en caso de enfermedad y maternidad.
Por toro lado la Cobertura Universal se basa en tres valores esenciales: 1) Derecho a la Salud, 2) Equidad, y 3) Solidaridad.
Al hacer un balance de la salud universal en el Ecuador se observa un escenario de luces y sombras en donde la equidad es la mayor deuda.
En términos del derecho a la salud y su base constitucional, ésta es amplia y florida, pero dista mucho de su aplicación al no haber desarrollado instrumentos y mecanismos operativos e institucionales acordes y no cumplir con el compromiso de crecimiento del presupuesto público: se define que el Estado garantiza el derecho a la salud Art. 32) y además de definir grupos prioritarios establece la garantía explícita de gratuidad de la atención de salud y la entrega de medicamentos a personas adultas mayores (Art. 37), mujeres embarazadas y en período de lactancia (Art. 43 que reemplazó a la Ley de Maternidad Gratuita), personas con discapacidad (Art. 47) y toda persona que sufra enfermedades catastróficas (Art. 50), en el Ar. 365 se establece que la salud será pública, universal y gratuita en todos los niveles de atención, “y comprenderán los procedimientos de diagnóstico, tratamiento, medicamentos y rehabilitación necesarios.”, al mismo tiempo que se establece el seguro de salud público universal y obligatorio, para toda la población urbana y rural, que “cubrirá las contingencias de enfermedad, maternidad, …discapacidad. (Art. 367, 369).
En la práctica solamente el 40% de la población tiene cobertura de seguro público de salud, un 6% cobertura de seguros privados y el 54% de la población depende del financiamiento y oferta de los servicios públicos del MSP, lo que genera un alto gasto de bolsillo en salud por parte de las familias, según el INEC para el 2014 el gasto de consumo final en salud de los hogares fue del 58% vs 41% del gobierno, lo que significa un gasto de los hogares per cápita anual de 209.8 dólares, que se incrementa 8% cada año, mientras el gobierno gastó 148.2 dólares. Es decir que la mayor parte del gasto en salud sale del bolsillo de las familias o que la cobertura del gasto es aún incipiente.
La respuesta de los gobiernos se ha enfocado en la atención hospitalaria y de morbilidad, pero en la práctica esa inversión ni siquiera ha logrado mantener el número de camas por habitante, en el año 2000 la relación de camas por 10.000 habitantes era de 1.6, mientras que actualmente es de 1.4, la reducción de camas se ha dado tanto en el sector público como privado.
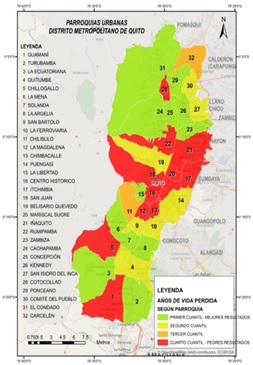
Pero la mayor deuda es, sin duda, la inequidad en salud. El Ecuador, en comparación con los países de la Región, mantiene una de las mayores tasas de desnutrición crónica infantil, embarazo en adolescentes, no ha logrado las metas en reducción de la muerte materna y mantiene bajas coberturas de vacunación, entre otros resultados de salud pública, pero al observar la distribución geográfica de estos problemas, es evidente identificar grandes diferencias por lugar de residencia, condición social o etnia, por lo que la esperanza de vida, el riesgo de enfermar por enfermedades prevenibles o morir por enfermedades evitables no es igual para todos los ecuatorianos.
En muchos sentidos, las respuestas del sector de la salud han sido inadecuadas e ingenuas. Inadecuadas, en la medida en que no han sido previsoras ni oportunas: a menudo no se ha hecho lo suficiente, se ha hecho demasiado tarde o se ha hecho demasiado en el lugar equivocado. E ingenuas, porque cuando un sistema falla se deben aplicar soluciones, no remedios transitorios. Los problemas relacionados con los recursos humanos para la salud, la financiación, la infraestructura o los sistemas de información invariablemente van más allá del sector de la salud en sentido estricto, no se limitan a un solo ámbito de políticas y, cada vez con mayor frecuencia, trascienden las fronteras; esto hace que resulte más difícil que todos los gobiernos e interesados trabajen de forma eficaz.
En gran parte ha sido el resultado de hacer de la salud un instrumento de la política partidista, su uso como moneda de cambio para favores políticos de los caciques locales, la formulación de estrategias, políticas y planes con fines promocionales o populistas y la corrupción que se generó de todos estos errores.
El sistema de salud ha evolucionado en el tiempo, pero sigue siendo inequitativo, injusto, inconexo, ineficiente y menos eficaz de lo que podría ser. Se requiere reinventar el liderazgo y reorientar el sistema de salud para lograr la cobertura, el acceso y la salud Universal de la población.








osea que la salud en ecuador no es tan buena que digamos